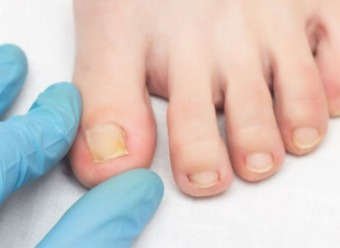
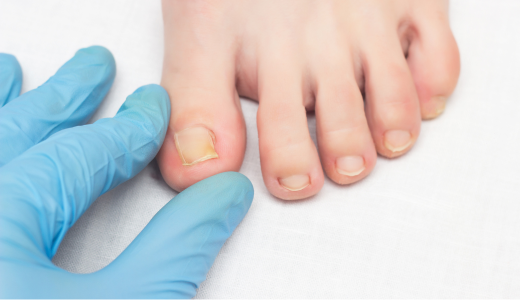
La onicomicosis, o hongo en las uñas, es una infección frecuente causada por hongos que afecta sobre todo a las uñas de los pies, aunque también puede aparecer en las manos. Puede provocar engrosamiento, decoloración y fragilidad de la uña. Si se detecta a tiempo, se puede tratar eficazmente con un cuidado adecuado. Descubramos juntos las causas, los síntomas y las soluciones para tratar esta infección.
Onicomicosis: una infección fúngica común
La onicomicosis es una infección producida por hongos microscópicos (infección fúngica), principalmente dermatofitos que atacan la queratina de la uña. En algunos casos, levaduras como Candida también pueden ser responsables de una infección ungueal (1). Los pies se ven afectados hasta 10 veces más que las manos, debido a su entorno cálido y húmedo, favorable al desarrollo de los hongos. Los primeros signos incluyen una decoloración amarillenta o blanquecina, engrosamiento de la uña y, en algunos casos, la separación progresiva de la uña del lecho ungueal, lo que puede causar dolor. La onicomicosis del dedo gordo del pie (hongo en la uña del dedo gordo) es especialmente frecuente y puede empeorar sin tratamiento.
¿De dónde viene el hongo en las uñas? Dermatofitos o Candida, ¿cómo diferenciarlos?
Los dermatofitos son los hongos más frecuentemente responsables de las micosis de las uñas, especialmente el Trichophyton rubrum. Atacan sobre todo la queratina de la uña y provocan engrosamiento y decoloración amarillenta.
En cambio, las infecciones por Candida, menos comunes en las uñas, aparecen sobre todo en las manos, especialmente en personas que las sumergen con frecuencia en agua o con un sistema inmunitario debilitado. Estas infecciones causan uñas deformadas, frágiles y a veces dolorosas (1).
Factores que favorecen la aparición del hongo en las uñas de pies y manos
Varios factores pueden aumentar el riesgo de onicomicosis (2):
-
Calor y humedad: usar zapatos cerrados, sudar en exceso o caminar descalzo en lugares públicos (piscinas, gimnasios) favorece la proliferación de hongos.
-
Higiene insuficiente: una rutina inadecuada de cuidado de pies y manos facilita la aparición de micosis.
-
Enfermedades subyacentes: la diabetes, los problemas circulatorios o un sistema inmunitario debilitado aumentan la susceptibilidad a las infecciones fúngicas.
-
Microtraumatismos: las uñas debilitadas por golpes repetidos, especialmente en deportistas, son más vulnerables a las micosis.
¿Cómo tratar la micosis de las uñas?
El tratamiento de la onicomicosis depende de la gravedad de la infección y de su origen exacto. Por eso es fundamental consultar a un dermatólogo, que puede realizar un examen clínico y, si es necesario, un análisis micológico para identificar el tipo de hongo responsable. Este paso permite proponer un tratamiento adaptado y eficaz.
A menudo se recomienda un enfoque combinado que incluye (3):
-
Cuidados de higiene diarios: la higiene es el primer paso al tratar una micosis en la uña del pie o de la mano. Se recomienda usar productos específicos como MYCOGEL con ciclopirox olamina para la limpieza diaria. Este gel limpiador lava suavemente la piel propensa a los hongos y limita la proliferación fúngica. Ideal como complemento de tratamientos tópicos u orales.
-
Precauciones y cuidado de la zona afectada: cortar las uñas cortas, usar calzado transpirable y evitar compartir objetos personales (limas, tijeras, toallas) ayuda a frenar la propagación del hongo.
-
Tratamientos tópicos: soluciones o esmaltes antifúngicos aplicados directamente sobre la uña permiten tratar casos moderados. Un tratamiento tópico puede ser suficiente cuando menos de la mitad de la superficie de la uña está afectada (2).
-
En casos de onicomicosis grave o que afecta a varias uñas, el médico también puede prescribir antifúngicos orales.
Tanto si se trata de micosis en las uñas de los pies como de micosis en las uñas de las manos, el enfoque terapéutico es similar, aunque la duración del tratamiento varía. El crecimiento de las uñas de los pies es más lento que el de las manos, lo que prolonga el tratamiento.
Además, los hongos en las uñas de los pies suelen ser más resistentes y requieren antifúngicos más potentes.
En las manos, un tratamiento tópico puede ser suficiente si la infección se atiende a tiempo.
Para evitar recaídas, es esencial seguir medidas de higiene estrictas: cambiar los calcetines a diario y lavarlos a 60°C, secar bien los pies después del lavado y evitar andar descalzo en lugares públicos potencialmente contaminados como piscinas o vestuarios. Estas precauciones son especialmente importantes en los deportistas, más expuestos a este tipo de infección (1).
FAQ: Todo sobre la onicomicosis
"1. ¿Existen tratamientos naturales para la onicomicosis?"
Algunos remedios naturales (aceite esencial de árbol de té, vinagre de manzana) se mencionan a menudo, pero su eficacia es limitada. El tratamiento médico sigue siendo la mejor opción. Consulta siempre a tu médico o farmacéutico.
"2. ¿Es necesario usar un gel limpiador específico en caso de micosis en las uñas?"
Sí, se recomienda un gel limpiador suave con un agente antifúngico para limitar la propagación de los hongos. MYCOGEL, con ciclopirox olamina, ofrece una excelente penetración gracias a su afinidad con la queratina. Calma la piel fragilizada y ayuda a proteger contra la proliferación fúngica (4) (5).
"3. ¿Qué hábitos ayudan a evitar el contagio?"
Usar zapatos transpirables, secar bien los pies y desinfectar regularmente los objetos en contacto con las uñas son gestos esenciales.
"4. ¿Se puede prevenir la reaparición del hongo?"
Sí, con una buena higiene, evitando la humedad excesiva y vigilando el estado de las uñas.
"5. ¿La onicomicosis puede causar una uña negra?"
Sí, una uña negra puede deberse a una micosis avanzada del pie, a un traumatismo o a la acumulación de restos debajo de la uña.
"6. ¿Cuánto dura un tratamiento antifúngico?"
El tratamiento puede durar varios meses, ya que la uña debe regenerarse por completo. Con un tratamiento adecuado y una higiene rigurosa, es posible eliminar la onicomicosis y recuperar unas uñas sanas.
Referencias
(1) Gupta AK, Stec N, Summerbell RC, Shear NH, Piguet V, Tosti A, Piraccini BM. Onychomycosis: a review. J Eur Acad Dermatol Venereol. 2020 Sep;34(9):1972-1990. doi: 10.1111/jdv.16394. Epub 2020 Jun 5. PMID: 32239567.
(2) Lipner SR, Scher RK. Onychomycosis: Clinical overview and diagnosis. J Am Acad Dermatol. 2019 Apr;80(4):835-851. doi: 10.1016/j.jaad.2018.03.062. Epub 2018 Jun 28. PMID: 29959961.
(3) Lipner SR, Scher RK. Onychomycosis: Treatment and prevention of recurrence. J Am Acad Dermatol. 2019 Apr;80(4):853-867. doi: 10.1016/j.jaad.2018.05.1260. Epub 2018 Jun 28. PMID: 29959962.
(4) Yousefian, F., Smythe, C., Han, H., Elewski, B.E., & Nestor, M. (2024). Treatment options for onychomycosis: Efficacy, side effects, adherence, financial considerations, and ethics. Journal of Clinical and Aesthetic Dermatology, 17(3), 24–33. PMID: 38495549; PMCID: PMC10941855.
(5) Bohn, M. & Kraemer, K.T. (2000). Dermatopharmacology of ciclopirox nail lacquer topical solution 8% in the treatment of onychomycosis. Journal of the American Academy of Dermatology, 43(4 Suppl), S57–S69. https://doi.org/10.1067/mjd.2000.109072


.png)
%20(2).png)

.png)